Medicin mod hjerte: Coumadin 1mg, 2mg, 5mg Warfarin Anvendelse, bivirkninger og dosering. Pris i onlineapotek. Generisk medicin uden recept.
Hvad er Coumadin, og hvordan bruges det?
Coumadin er receptpligtig medicin, der bruges til at behandle blodpropper og til at mindske risikoen for, at der dannes blodpropper i din krop. Blodpropper kan forårsage slagtilfælde, hjerteanfald eller andre alvorlige tilstande, hvis de dannes i benene eller lungerne.
Hvad er bivirkninger af Coumadin?
Coumadin kan forårsage alvorlige bivirkninger, herunder:
- Død af hudvæv (hudnecros er eller koldbrand). Dette kan ske kort efter start af Coumadin. Det sker, fordi der dannes blodpropper og blokerer blodgennemstrømningen til et område af din krop. Ring til din læge med det samme, hvis du har smerter, farve eller temperaturændringer i et hvilket som helst område af din krop. Du kan få brug for lægehjælp med det samme for at forhindre død eller tab (amputation) af din berørte kropsdel.
- Nyreproblemer. Nyreskade kan forekomme hos personer, der tager Coumadin. Fortæl det med det samme til din læge, hvis du får blod i din urin. Din læge kan tage tests oftere under behandlingen med Coumadin for at kontrollere for blødning, hvis du allerede har nyreproblemer.
- "Lilla tæer syndrom." Ring til din læge med det samme, hvis du har smerter i tæerne, og de ser lilla i farven eller mørke i farven.
Disse er ikke alle bivirkningerne af Coumadin. For mere information, spørg din læge eller apotek. Ring til din læge for lægehjælp om bivirkninger. Du kan rapportere bivirkninger til FDA på 1-800-FDA-1088.
ADVARSEL
RISIKO FOR BLØDNING
- COUMADIN kan forårsage større eller dødelig blødning [se ADVARSLER OG FORHOLDSREGLER ].
- Udfør regelmæssig monitorering af INR hos alle behandlede patienter [se DOSERING OG ADMINISTRATION ].
- Lægemidler, kostændringer og andre faktorer påvirker INR-niveauer opnået med COUMADIN 5 mg behandling [se DRUGSINTERAKTIONER ].
- Instruer patienterne om forebyggende foranstaltninger for at minimere risikoen for blødning og rapportere tegn og symptomer på blødning [se PATIENTOPLYSNINGER ].
BESKRIVELSE
COUMADIN (warfarinnatrium) tabletter og COUMADIN (warfarinnatrium) til injektion indeholder warfarinnatrium, et antikoagulant, der virker ved at hæmme vitamin K⌈afhængige koagulationsfaktorer. Det kemiske navn på warfarinnatrium er 3-(α-acetonylbenzyl)-4-hydroxycoumarinnatriumsalt, som er en racemisk blanding af R- og S-enantiomererne. Krystallinsk warfarinnatrium er et isopropanolklatrat. Dens empiriske formel er C19H15NaO4, og dens strukturformel er repræsenteret ved følgende:
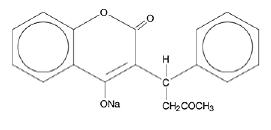
Krystallinsk warfarinnatrium forekommer som et hvidt, lugtfrit, krystallinsk pulver, der misfarves af lys. Det er meget opløseligt i vand, frit opløseligt i alkohol og meget lidt opløseligt i chloroform og ether.
COUMADIN tabletter til oral brug indeholder også:
COUMADIN 1mg til injektion til intravenøs brug leveres som et sterilt, frysetørret pulver, der efter rekonstituering med 2,7 ml sterilt vand til injektion indeholder:
INDIKATIONER
COUMADIN® er indiceret til:
- Profylakse og behandling af venøs trombose og dens forlængelse, lungeemboli (PE).
- Profylakse og behandling af tromboemboliske komplikationer forbundet med atrieflimren (AF) og/eller udskiftning af hjerteklap.
- Reduktion i risikoen for død, tilbagevendende myokardieinfarkt (MI) og tromboemboliske hændelser såsom slagtilfælde eller systemisk embolisering efter myokardieinfarkt.
Brugsbegrænsninger
COUMADIN 2mg har ingen direkte effekt på en etableret trombe, og det modvirker heller ikke iskæmisk vævsskade. Når først en trombe er opstået, er formålet med antikoagulantbehandling imidlertid at forhindre yderligere forlængelse af den dannede koagel og at forhindre sekundære tromboemboliske komplikationer, der kan resultere i alvorlige og muligvis fatale følgesygdomme.
DOSERING OG ADMINISTRATION
Individuel dosering
Doseringen og administrationen af COUMADIN 2mg skal individualiseres for hver patient i henhold til patientens INR-respons på lægemidlet. Juster dosis baseret på patientens INR og den tilstand, der behandles. Se de seneste evidensbaserede retningslinjer for klinisk praksis vedrørende varigheden og intensiteten af antikoagulering for de angivne tilstande.
Anbefalede mål-INR-intervaller og -varigheder for individuelle indikationer
En INR på mere end 4,0 ser ikke ud til at give nogen yderligere terapeutisk fordel hos mospatienter og er forbundet med en højere risiko for blødning.
Venøs tromboembolisme (inklusive dyb venetrombose [DVT] og PE)
Juster warfarindosis for at opretholde en mål-INR på 2,5 (INR-område, 2,0-3,0) for alle behandlingsvarigheder.
Behandlingens varighed er baseret på indikationen som følger:
- For patienter med DVT eller PE sekundært til en forbigående (reversibel) risikofaktor anbefales behandling med warfarin i 3 måneder.
- Til patienter med en uprovokeret DVT eller PE anbefales behandling med warfarin i mindst 3 måneder. Efter 3 måneders terapi skal risiko-benefit-forholdet ved langtidsbehandling evalueres for den enkelte patient.
- Til patienter med to episoder med uprovokeret DVT eller PE anbefales langtidsbehandling med warfarin. For en patient, der modtager langvarig antikoagulantbehandling, skal man med jævne mellemrum revurdere forholdet mellem fordele og risici ved at fortsætte en sådan behandling hos den enkelte patient.
Atrieflimren
Hos patienter med ikke-valvulær AF, antikoaguleres med warfarin til mål-INR på 2,5 (interval, 2,0-3,0).
- Hos patienter med ikke-valvulær AF, der er vedvarende eller paroxysmal og med høj risiko for slagtilfælde (dvs. har nogen af følgende egenskaber: tidligere iskæmisk slagtilfælde, forbigående iskæmisk anfald eller systemisk emboli eller 2 af følgende risikofaktorer: højere alder: over 75 år, moderat eller alvorligt svækket venstre ventrikulær systolisk funktion og/eller hjertesvigt, hypertension i anamnesen eller diabetes mellitus), anbefales langvarig antikoagulering med warfarin.
- Hos patienter med ikke-valvulær AF, der er vedvarende eller paroxysmal og med en mellemliggende risiko for iskæmisk slagtilfælde (dvs. har 1 af følgende risikofaktorer: alder over 75 år, moderat eller alvorligt svækket venstre ventrikulær systolisk funktion og/eller hjertesvigt , anamnese med hypertension eller diabetes mellitus), anbefales langvarig antikoagulering med warfarin.
- Til patienter med AF og mitralstenose anbefales langtidsantikoagulation med warfarin.
- Til patienter med AF og hjerteklapproteser anbefales langtidsantikoagulation med warfarin; mål-INR kan øges og aspirin tilsættes afhængigt af ventiltype og -position samt patientfaktorer.
Mekaniske og bioprotetiske hjerteklapper
- Til patienter med en mekanisk bileaflet-klap eller en Medtronic Hall (Minneapolis, MN) vippeskiveklap i aortapositionen, som er i sinusrytme og uden venstre atriel forstørrelse, behandling med warfarin til et mål-INR på 2,5 (interval, 2,0-3,0) anbefales.
- Til patienter med vippede skiveklapper og mekaniske bileaflet-klapper i mitralposition anbefales behandling med warfarin til en mål-INR på 3,0 (interval, 2,5-3,5).
- Til patienter med kugle- eller diskventiler i bur anbefales behandling med warfarin til en mål-INR på 3,0 (interval 2,5-3,5).
- For patienter med en bioproteseklap i mitralposition anbefales behandling med warfarin til en mål-INR på 2,5 (interval, 2,0-3,0) i de første 3 måneder efter klapindsættelse. Hvis yderligere risikofaktorer for tromboemboli er til stede (AF, tidligere tromboemboli, venstre ventrikulær dysfunktion), anbefales en mål-INR på 2,5 (interval, 2,0-3,0).
Post-myokardieinfarkt
- For højrisikopatienter med MI (f.eks. dem med en stor forreste MI, dem med signifikant hjerteinsufficiens, dem med intrakardial trombe synlig på transthorax ekkokardiografi, dem med AF og dem med en historie med en tromboembolisk hændelse), terapi med kombineret moderat intensitet (INR, 2,0-3,0) warfarin plus lavdosis aspirin (≤100 mg/dag) i mindst 3 måneder efter MI anbefales.
Tilbagevendende systemisk emboli og andre indikationer
Oral antikoaguleringsbehandling med warfarin er ikke blevet fuldt ud evalueret af kliniske forsøg hos patienter med klapsygdom forbundet med AF, patienter med mitralstenose og patienter med tilbagevendende systemisk emboli af ukendt ætiologi. Dog kan et moderat dosisregime (INR 2,0-3,0) anvendes til disse patienter.
Indledende og vedligeholdelsesdosering
Den passende initiale dosering af COUMADIN 2 mg varierer meget for forskellige patienter. Ikke alle faktorer, der er ansvarlige for varfarin-dosisvariabilitet, kendes, og startdosis er påvirket af:
- Kliniske faktorer, herunder alder, race, kropsvægt, køn, samtidig medicin og følgesygdomme
- Genetiske faktorer (CYP2C9 og VKORC1 genotyper) [se KLINISK FARMAKOLOGI ].
Vælg startdosis baseret på den forventede vedligeholdelsesdosis under hensyntagen til ovenstående faktorer. Ændr denne dosis baseret på overvejelser om patientspecifikke kliniske faktorer. Overvej lavere start- og vedligeholdelsesdoser til ældre og/eller svækkede patienter og hos asiatiske patienter [se Brug i specifikke populationer og KLINISK FARMAKOLOGI ]. Rutinemæssig brug af belastningsdoser anbefales ikke, da denne praksis kan øge hæmoragiske og andre komplikationer og ikke giver hurtigere beskyttelse mod koageldannelse.
Tilpas varigheden af terapien for hver patient. Generelt bør antikoagulantbehandling fortsættes, indtil faren for trombose og emboli er overstået [se Anbefalede mål-INR-intervaller og -varigheder for individuelle indikationer ].
Doseringsanbefalinger uden hensyntagen til genotype
Hvis patientens CYP2C9 og VKORC1 genotyper ikke kendes, er startdosis af COUMADIN 1 mg sædvanligvis 2 til 5 mg én gang dagligt. Bestem hver patients doseringsbehov ved tæt overvågning af INR-responset og overvejelse af den indikation, der behandles. Typiske vedligeholdelsesdoser er 2 til 10 mg én gang dagligt.
Doseringsanbefalinger under hensyntagen til genotype
Tabel 1 viser tre områder af forventede vedligeholdelses-COUMADIN-doser observeret i undergrupper af patienter med forskellige kombinationer af CYP2C9- og VKORC1-genvarianter [se KLINISK FARMAKOLOGI ]. Hvis patientens CYP2C9 og/eller VKORC1 genotype er kendt, skal du overveje disse intervaller ved valg af startdosis. Patienter med CYP2C9 *1/*3, *2/*2, *2/*3 og *3/*3 kan kræve længere tid (>2 til 4 uger) for at opnå maksimal INR-effekt for et givent dosisregime end patienter uden disse CYP-varianter.
Overvågning for at opnå optimal antikoagulering
COUMADIN har et snævert terapeutisk område (indeks), og dets virkning kan blive påvirket af faktorer såsom andre lægemidler og kosten vitamin K. Derfor skal antikoagulering overvåges nøje under COUMADIN-behandling. Bestem INR dagligt efter indgivelsen af den indledende dosis, indtil INR-resultaterne stabiliseres inden for det terapeutiske område. Efter stabilisering opretholdes doseringen inden for det terapeutiske område ved at udføre periodiske INR'er. Hyppigheden af at udføre INR bør være baseret på den kliniske situation, men generelt acceptable intervaller for INR-bestemmelser er 1 til 4 uger. Udfør yderligere INR-tests, når andre warfarinprodukter udskiftes med COUMADIN, såvel som når andre lægemidler påbegyndes, seponeres eller tages uregelmæssigt. Heparin, et almindeligt samtidig lægemiddel, øger INR [se Konvertering fra andre antikoagulantia og DRUGSINTERAKTIONER ].
Bestemmelser af fuldblods koagulations- og blødningstider er ikke effektive mål til monitorering af COUMADIN 5 mg-behandling.
Nedsat nyrefunktion
Dosisjustering er ikke nødvendig for patienter med nyresvigt. Overvåg INR hyppigere hos patienter med kompromitteret nyrefunktion for at opretholde INR inden for det terapeutiske område [se ADVARSLER OG FORHOLDSREGLER og Brug i specifikke populationer ].
Glemt dosis
Den antikoagulerende virkning af COUMADIN varer ved i mere end 24 timer. Hvis en patient glemmer en dosis COUMADIN på det tilsigtede tidspunkt på dagen, skal patienten tage dosis så hurtigt som muligt samme dag. Patienten bør ikke fordoble dosis næste dag for at kompensere for en glemt dosis.
Intravenøs administrationsvej
Den intravenøse dosis af COUMADIN 1 mg er den samme som den orale dosis. Efter rekonstitution indgives COUMADIN til injektion som en langsom bolusinjektion i en perifer vene over 1 til 2 minutter.
COUMADIN 2mg til injektion anbefales ikke til intramuskulær administration.
Rekonstituer hætteglasset med 2,7 ml sterilt vand til injektion. Det resulterende udbytte er 2,5 ml af en 2 mg pr. ml opløsning (5 mg i alt). Parenterale lægemidler bør inspiceres visuelt for partikler og misfarvning før administration, når opløsning og beholder tillader det. Må ikke anvendes, hvis der ses partikler eller misfarvning.
Efter rekonstitution er COUMADIN til injektion stabilt i 4 timer ved stuetemperatur. Det indeholder ikke noget antimikrobielt konserveringsmiddel, og derfor skal man sørge for at sikre steriliteten af den forberedte opløsning. Hætteglasset er kun til engangsbrug. Kassér al ubrugt opløsning.
Behandling under tandpleje og kirurgi
Nogle dentale eller kirurgiske procedurer kan nødvendiggøre afbrydelse eller ændring af dosis af COUMADIN-behandling. Overvej fordele og risici, når du ophører med COUMADIN 2mg, selv i en kort periode. Bestem INR umiddelbart før enhver dental eller kirurgisk procedure. Hos patienter, der gennemgår minimalt invasive procedurer, og som skal antikoaguleres før, under eller umiddelbart efter disse procedurer, kan justering af dosis af COUMADIN for at opretholde INR i den lave ende af det terapeutiske område sikkert give mulighed for fortsat antikoagulering.
Konvertering fra andre antikoagulantia
Heparin
Da den fulde antikoagulerende effekt af COUMADIN 2 mg ikke opnås i flere dage, foretrækkes heparin til initial hurtig antikoagulering. Under den indledende behandling med COUMADIN er interferensen med heparin-antikoagulation af minimal klinisk betydning. Konvertering til COUMADIN kan begynde samtidig med heparinbehandling eller kan forsinkes 3 til 6 dage. For at sikre terapeutisk antikoagulering, fortsæt fulddosis heparinbehandling og overlap COUMADIN-behandling med heparin i 4 til 5 dage, og indtil COUMADIN 2mg har frembragt det ønskede terapeutiske respons som bestemt af INR, hvorefter heparin kan seponeres.
Da heparin kan påvirke INR, bør patienter, der får både heparin og COUMADIN 1mg, have INR-monitorering som minimum:
- 5 timer efter den sidste intravenøse bolusdosis af heparin, eller
- 4 timer efter ophør af en kontinuerlig intravenøs infusion af heparin, eller
- 24 timer efter den sidste subkutane heparininjektion.
COUMADIN 1mg kan øge testen for aktiveret partiel tromboplastintid (aPTT), selv i fravær af heparin. En alvorlig forhøjelse (>50 sekunder) i aPTT med en INR i det ønskede område er blevet identificeret som en indikation på øget risiko for postoperativ blødning.
Andre antikoagulantia
Se mærkningen af andre antikoagulantia for instruktioner om konvertering til COUMADIN.
HVORDAN LEVERET
Doseringsformer og styrker
Tabletter
COUMADIN tabletter med enkeltscore
Til injektion
Til injektion: 5 mg frysetørret pulver i et enkeltdosis hætteglas.
Opbevaring og håndtering
Tabletter
COUMADIN-tabletter er enkeltskårede med en flade præget numerisk med 1, 2, 2-1/2, 3, 4, 5, 6, 7-1/2 eller 10 overlejret og påskrevet "COUMADIN" og med den modsatte flade almindeligt. COUMADIN fås i flasker og hospitals-enhedsdosisblisterpakninger med styrker og farver som følger:
Beskyt mod lys og fugt. Opbevares ved kontrolleret stuetemperatur (59°-86°F, 15°-30°C). Dispenser i en tæt, lysbestandig beholder som defineret i USP.
Opbevar hospitalets enhedsdosis blisterpakninger i kartonen, indtil indholdet er brugt.
Indsprøjtning
COUMADIN hætteglas til injektion giver 5 mg warfarin efter rekonstitution med 2,7 mL sterilt vand til injektion (maksimalt udbytte er 2,5 mL af en 2 mg/ml opløsning). Nettoindholdet i hætteglasset er 5,4 mg frysetørret pulver.
5-mg hætteglas (æske med 6) - NDC 0590-0324-35
Beskyt mod lys. Opbevar hætteglasset i æsken indtil brug. Opbevares ved kontrolleret stuetemperatur (59°-86°F, 15°-30°C).
Efter rekonstitution opbevares ved kontrolleret stuetemperatur (59°-86°F, 15°-30°C) og anvendes inden for 4 timer.
Må ikke opbevares i køleskab. Kassér al ubrugt opløsning.
Særlig håndtering
Procedurer for korrekt håndtering og bortskaffelse af potentielt farlige lægemidler bør overvejes.
Retningslinjer om dette emne er blevet offentliggjort [ se REFERENCER ].
Apoteker og klinisk personale, der er gravide, bør undgå at blive udsat for knuste eller knuste tabletter [se Brug i specifikke populationer ].
REFERENCER
OSHA farlige stoffer. OSHA. http://www.osha.gov/SLTC/hazardousdrugs/index.html.
Distribueret af: Bristol-Myers Squibb Company, Princeton, New Jersey 08543 USA. Revideret: juni 2017
BIVIRKNINGER
Følgende alvorlige bivirkninger af COUMADIN 2mg er beskrevet mere detaljeret i andre afsnit af mærkningen:
- Blødning [se KASSE ADVARSEL , ADVARSLER OG FORHOLDSREGLER og OVERDOSIS ]
- Vævsnekrose [se ADVARSLER OG FORHOLDSREGLER ]
- Calciphylaxis [se ADVARSLER OG FORHOLDSREGLER ]
- Akut nyreskade [se ADVARSLER OG FORHOLDSREGLER ]
- Systemiske atheremboli og kolesterolmikroemboli [se ADVARSLER OG FORHOLDSREGLER ]
- Lemmeriskæmi, nekrose og koldbrand hos patienter med HIT og HITTS [se ADVARSLER OG FORHOLDSREGLER ]
- Andre kliniske indstillinger med øgede risici [se ADVARSLER OG FORHOLDSREGLER ]
Andre bivirkninger af COUMADIN 1mg omfatter:
- Immunsystemet: overfølsomhed/allergiske reaktioner (inklusive nældefeber og anafylaktiske reaktioner)
- Karsygdomme: vaskulitis
- Lever og galdeveje: hepatitis, forhøjede leverenzymer. Kolestatisk hepatitis er blevet forbundet med samtidig administration af COUMADIN og ticlopidin.
- Mave-tarmsygdomme: kvalme, opkastning, diarré, smagsforstyrrelser, mavesmerter, flatulens, oppustethed
- Hudlidelser: udslæt, dermatitis (inklusive bulløse udbrud), kløe, alopeci
- Luftvejsforstyrrelser: tracheal eller tracheobronchial forkalkning
- Generelle lidelser: kulderystelser
DRUGSINTERAKTIONER
Lægemidler kan interagere med COUMADIN 5mg gennem farmakodynamiske eller farmakokinetiske mekanismer. Farmakodynamiske mekanismer for lægemiddelinteraktioner med COUMADIN 2mg er synergisme (forringet hæmostase, nedsat koagulationsfaktorsyntese), kompetitiv antagonisme (K-vitamin) og ændring af den fysiologiske kontrolsløjfe for vitamin K-metabolisme (arvelig resistens). Farmakokinetiske mekanismer for lægemiddelinteraktioner med COUMADIN er hovedsageligt enzyminduktion, enzymhæmning og reduceret plasmaproteinbinding. Det er vigtigt at bemærke, at nogle lægemidler kan interagere med mere end én mekanisme. Hyppigere INR-monitorering bør udføres, når du starter eller stopper andre lægemidler, inklusive botaniske lægemidler, eller når du ændrer doseringer af andre lægemidler, herunder lægemidler beregnet til kortvarig brug (f.eks. antibiotika, svampedræbende midler, kortikosteroider) [se KASSE ADVARSEL ].
Se mærkningen af alle samtidig anvendte lægemidler for at få yderligere oplysninger om interaktioner med COUMADIN eller bivirkninger i forbindelse med blødning.
CYP450 Interaktioner
CYP450 isozymer involveret i metabolismen af warfarin omfatter CYP2C9, 2C19, 2C8, 2C18, 1A2 og 3A4. Den mere potente warfarin S-enantiomer metaboliseres af CYP2C9, mens R-enantiomeren metaboliseres af CYP1A2 og 3A4.
- Hæmmere af CYP2C9, 1A2 og/eller 3A4 har potentiale til at øge effekten (øge INR) af warfarin ved at øge eksponeringen af warfarin.
- Inducere af CYP2C9, 1A2 og/eller 3A4 har potentiale til at mindske effekten (reducere INR) af warfarin ved at reducere eksponeringen af warfarin.
Eksempler på inhibitorer og inducere af CYP2C9, 1A2 og 3A4 er nedenfor i tabel 2; denne liste bør dog ikke betragtes som altomfattende. Se mærkningen af alle samtidig anvendte lægemidler for at få yderligere oplysninger om CYP450-interaktionspotentiale. CYP450-hæmnings- og induktionspotentialet bør overvejes ved start, stop eller ændring af dosis af samtidig medicin. Overvåg INR nøje, hvis et samtidig lægemiddel er en CYP2C9-, 1A2- og/eller 3A4-hæmmer eller inducer.
Lægemidler, der øger risikoen for blødning
Eksempler på lægemidler, der vides at øge risikoen for blødning, er vist i tabel 3. Da blødningsrisikoen er øget, når disse lægemidler anvendes samtidig med warfarin, skal du nøje overvåge patienter, der får et sådant lægemiddel med warfarin.
Antibiotika og svampedræbende midler
Der har været rapporter om ændringer i INR hos patienter, der tager warfarin og antibiotika eller svampedræbende midler, men kliniske farmakokinetiske undersøgelser har ikke vist ensartet effekt af disse midler på plasmakoncentrationer af warfarin.
Overvåg INR nøje, når du starter eller stopper antibiotika eller svampedræbende midler hos patienter, der tager warfarin.
Botaniske (urte)produkter og fødevarer
Hyppigere INR-monitorering bør udføres, når man starter eller stopper botaniske lægemidler.
Der eksisterer få tilstrækkelige, velkontrollerede undersøgelser, der vurderer potentialet for metaboliske og/eller farmakologiske interaktioner mellem botaniske lægemidler og COUMADIN 2mg. På grund af manglende fremstillingsstandardisering med botaniske medicinske præparater kan mængden af aktive ingredienser variere. Dette kan yderligere forvirre evnen til at vurdere potentielle interaktioner og virkninger på antikoagulering.
Nogle planteprodukter kan forårsage blødningshændelser, når de tages alene (f.eks. hvidløg og Ginkgo biloba) og kan have antikoagulerende, blodpladehæmmende og/eller fibrinolytiske egenskaber. Disse virkninger forventes at være additive til de antikoagulerende virkninger af COUMADIN. Omvendt kan nogle botaniske stoffer mindske virkningerne af COUMADIN (f.eks. co-enzym Q10, perikon, ginseng). Nogle planteprodukter og fødevarer kan interagere med COUMADIN 2mg gennem CYP450-interaktioner (f.eks. echinacea, grapefrugtjuice, ginkgo, guldsæl, perikon).
Mængden af vitamin K i maden kan påvirke behandlingen med COUMADIN. Råd patienter, der tager COUMADIN 1 mg, til at spise en normal, afbalanceret kost, der opretholder en ensartet mængde vitamin K. Patienter, der tager COUMADIN 5 mg, bør undgå drastiske ændringer i kostvaner, såsom at spise store mængder grønne bladgrøntsager.
ADVARSLER
Inkluderet som en del af "FORHOLDSREGLER" Afsnit
FORHOLDSREGLER
Blødning
COUMADIN kan forårsage større eller dødelig blødning. Blødning er mere tilbøjelig til at forekomme inden for den første måned. Risikofaktorer for blødning omfatter høj intensitet af antikoagulering (INR >4,0), alder større end eller lig med 65, historie med meget varierende INR, historie med gastrointestinal blødning, hypertension, cerebrovaskulær sygdom, anæmi, malignitet, traumer, nedsat nyrefunktion, visse genetiske sygdomme faktorer [se KLINISK FARMAKOLOGI ], visse samtidige lægemidler [se DRUGSINTERAKTIONER ], og lang varighed af warfarinbehandling.
Udfør regelmæssig monitorering af INR hos alle behandlede patienter. Personer med høj blødningsrisiko kan have gavn af hyppigere INR-monitorering, omhyggelig dosisjustering til ønsket INR og en korteste behandlingsvarighed, der passer til den kliniske tilstand. Vedligeholdelse af INR inden for det terapeutiske område eliminerer dog ikke risikoen for blødning.
Lægemidler, kostændringer og andre faktorer påvirker INR-niveauer opnået med COUMADIN 1 mg behandling. Udfør hyppigere INR-monitorering, når du starter eller stopper med andre lægemidler, inklusive botaniske lægemidler, eller når du ændrer doseringer af andre lægemidler [se DRUGSINTERAKTIONER ].
Instruer patienterne om forebyggende foranstaltninger for at minimere risikoen for blødning og rapportere tegn og symptomer på blødning [se PATIENTOPLYSNINGER ].
Vævsnekrose
Nekrose og/eller koldbrand i hud og andet væv er en ualmindelig, men alvorlig risiko (
Omhyggelig klinisk evaluering er påkrævet for at bestemme, om nekrose er forårsaget af en underliggende sygdom. Selvom forskellige behandlinger er blevet forsøgt, er ingen behandling for nekrose blevet betragtet som ensartet effektiv. Afbryd behandlingen med COUMADIN 5 mg, hvis der opstår nekrose. Overvej alternative lægemidler, hvis fortsat antikoagulationsbehandling er nødvendig.
Calciphylakse
Fatal og alvorlig calciphylakse eller calciumuremisk arteriolopati er blevet rapporteret hos patienter med og uden nyresygdom i slutstadiet. Når calciphylakse er diagnosticeret hos disse patienter, seponeres COUMADIN 5mg og calciphylakse behandles efter behov. Overvej alternativ antikoagulationsbehandling.
Akut nyreskade
Hos patienter med ændret glomerulær integritet eller med en nyresygdom i anamnesen kan der forekomme akut nyreskade med COUMADIN 2mg, muligvis i forbindelse med episoder med overdreven antikoagulering og hæmaturi [se Brug i specifikke populationer ]. Hyppigere monitorering af antikoagulering tilrådes hos patienter med nedsat nyrefunktion.
Systemiske ateroemboli og kolesterol mikroemboli
Antikoagulationsbehandling med COUMADIN kan øge frigivelsen af ateromatøse plak-emboli. Systemiske atheremboli og kolesterolmikroemboli kan vise sig med en række forskellige tegn og symptomer afhængigt af emboliseringsstedet. De mest almindeligt involverede viscerale organer er nyrerne efterfulgt af bugspytkirtlen, milten og leveren. Nogle tilfælde har udviklet sig til nekrose eller død. Et særskilt syndrom som følge af mikroemboli til fødderne er kendt som "lilla tæer syndrom." Afbryd behandlingen med COUMADIN, hvis sådanne fænomener observeres. Overvej alternative lægemidler, hvis fortsat antikoagulationsbehandling er nødvendig.
Iskæmi, nekrose og koldbrand hos patienter med HIT og HITTS
Brug ikke COUMADIN som indledende behandling til patienter med heparin-induceret trombocytopeni (HIT) og med heparin-induceret trombocytopeni med trombosesyndrom (HITTS). Tilfælde af lemmeriskæmi, nekrose og koldbrand er opstået hos patienter med HIT og HITTS, når heparinbehandlingen blev afbrudt og warfarinbehandlingen blev startet eller fortsatte. Hos nogle patienter har følgesygdomme omfattet amputation af det involverede område og/eller død. Behandling med COUMADIN kan overvejes, efter at trombocyttallet er normaliseret.
Brug hos gravide kvinder med mekaniske hjerteklapper
COUMADIN kan forårsage fosterskader, når det administreres til en gravid kvinde. Mens COUMADIN er kontraindiceret under graviditet, kan de potentielle fordele ved at bruge COUMADIN 1mg opveje risikoen for gravide kvinder med mekaniske hjerteklapper med høj risiko for tromboemboli. I disse individuelle situationer bør beslutningen om at påbegynde eller fortsætte med COUMADIN 2mg gennemgås med patienten under hensyntagen til de specifikke risici og fordele forbundet med den enkelte patients medicinske situation, samt de seneste medicinske retningslinjer. COUMADIN eksponering under graviditet forårsager et anerkendt mønster af alvorlige medfødte misdannelser (warfarinembryopati og føtotoksicitet), fatal føtal blødning og en øget risiko for spontan abort og føtal dødelighed. Hvis dette lægemiddel bruges under graviditet, eller hvis patienten bliver gravid, mens du tager dette lægemiddel, skal patienten informeres om den potentielle fare for et foster [se Brug i specifikke populationer ].
Andre kliniske indstillinger med øgede risici
følgende kliniske situationer kan risikoen for COUMADIN-behandling være øget:
- Moderat til svært nedsat leverfunktion
- Infektionssygdomme eller forstyrrelser i tarmfloraen (fx sprue, antibiotikabehandling)
- Brug af indlagt kateter
- Svær til moderat hypertension
- Mangel på protein C-medieret antikoagulantrespons: COUMADIN reducerer syntesen af de naturligt forekommende antikoagulanter, protein C og protein S. Arvelige eller erhvervede mangler af protein C eller dets cofaktor, protein S, er blevet forbundet med vævsnekrose efter administration af warfarin. Samtidig antikoagulationsbehandling med heparin i 5 til 7 dage under påbegyndelse af behandling med COUMADIN 2 mg kan minimere forekomsten af vævsnekrose hos disse patienter.
- Øjenkirurgi: Ved kataraktkirurgi var brugen af COUMADIN forbundet med en signifikant stigning i mindre komplikationer af skarpe nåle og lokalbedøvelsesblokering, men ikke forbundet med potentielt synstruende operative hæmoragiske komplikationer. Da ophør eller reduktion af COUMADIN 5 mg kan føre til alvorlige tromboemboliske komplikationer, bør beslutningen om at seponere COUMADIN før en relativt mindre invasiv og kompleks øjenoperation, såsom linsekirurgi, være baseret på risikoen ved antikoagulantbehandling afvejet mod fordelene.
- Polycytæmi vera
- Vaskulitis
- Diabetes mellitus
Endogene faktorer, der påvirker INR
Følgende faktorer kan være ansvarlige for øget INR-respons: diarré, leversygdomme, dårlig ernæringstilstand, steatorrhea eller vitamin K-mangel.
Følgende faktorer kan være ansvarlige for nedsat INR-respons: øget vitamin K-indtag eller arvelig warfarinresistens.
Patientrådgivningsinformation
Råd patienten til at læse den FDA-godkendte patientmærkning ( Medicinvejledning ).
Instruktioner til patienter
Rådgive patienter om at:
- Overhold nøje den foreskrevne doseringsplan [se DOSERING OG ADMINISTRATION ].
- Hvis den ordinerede dosis af COUMADIN 1 mg er glemt, skal du tage dosis så hurtigt som muligt på samme dag, men du må ikke tage en dobbeltdosis af COUMADIN 5 mg næste dag for at kompensere for glemte doser [se DOSERING OG ADMINISTRATION ].
- Indhent protrombintidstest og besøg regelmæssigt deres læge eller klinik for at overvåge behandlingen [se DOSERING OG ADMINISTRATION ] .
- Vær opmærksom på, at hvis behandlingen med COUMADIN seponeres, kan de antikoagulerende virkninger af COUMADIN 5mg vare ved i omkring 2 til 5 dage [se KLINISK FARMAKOLOGI ].
- Undgå enhver aktivitet eller sport, der kan resultere i traumatisk skade [se Brug i specifikke populationer ]. Og at fortælle deres læge, hvis de falder ofte, da dette kan øge deres risiko for komplikationer.
- Spis en normal, afbalanceret kost for at opretholde et konsekvent indtag af vitamin K. Undgå drastiske ændringer i kostvaner, såsom at spise store mængder af grønne, grønne grøntsager [se DRUGSINTERAKTIONER ].
- Kontakt deres læge for at rapportere alvorlig sygdom, såsom svær diarré, infektion eller feber [se ADVARSLER OG FORHOLDSREGLER og BIVIRKNINGER ].
- Bær identifikation om, at de tager COUMADIN.
Blødningsrisiko
Rådgive patienter til
- Underret straks deres læge, hvis der opstår usædvanlige blødninger eller symptomer. Tegn og symptomer på blødning omfatter: smerte, hævelse eller ubehag, langvarig blødning fra snitsår, øget menstruationsflow eller vaginal blødning, næseblod, blødning af tandkød fra børstning, usædvanlig blødning eller blå mærker, rød eller mørkebrun urin, rød eller tjæresort afføring, hovedpine, svimmelhed eller svaghed [se KASSE ADVARSEL og ADVARSLER OG FORHOLDSREGLER ].
Samtidig medicin og botaniske stoffer (urte)
Rådgive patienter om at:
- Du må ikke tage eller afbryde andre lægemidler, herunder salicylater (f.eks. aspirin og topiske analgetika), andre håndkøbslægemidler og botaniske (urte)produkter undtagen efter råd fra din læge [se DRUGSINTERAKTIONER ].
Graviditet og pleje
Rådgive patienter om at:
- Kontakt deres læge
- straks, hvis de tror, de er gravide [se Brug i specifikke populationer ],
- at diskutere graviditetsplanlægning [se Brug i specifikke populationer ],
- hvis de overvejer at amme [se Brug i specifikke populationer ].
Ikke-klinisk toksikologi
Karcinogenese, mutagenese, svækkelse af fertilitet
Carcinogenicitet, mutagenicitet eller fertilitetsundersøgelser er ikke blevet udført med warfarin.
Brug i specifikke populationer
Graviditet
Risikooversigt
COUMADIN 1mg er kontraindiceret til kvinder, der er gravide undtagen hos gravide kvinder med mekaniske hjerteklapper, som har høj risiko for tromboemboli, og for hvem fordelene ved COUMADIN 5mg kan opveje risiciene [se ADVARSLER OG FORHOLDSREGLER ]. COUMADIN 1mg kan forårsage fosterskader. Eksponering for warfarin i graviditetens første trimester forårsagede et mønster af medfødte misdannelser hos omkring 5 % af det eksponerede afkom. Fordi disse data ikke blev indsamlet i tilstrækkelige og velkontrollerede undersøgelser, er denne forekomst af større fødselsdefekter ikke et tilstrækkeligt grundlag for sammenligning med den estimerede forekomst i kontrolgruppen eller den generelle befolkning i USA og afspejler muligvis ikke de forekomster, der er observeret i praksis. Overvej fordele og risici ved COUMADIN og mulige risici for fosteret, når du ordinerer COUMADIN til en gravid kvinde.
Uønskede resultater i graviditeten opstår uanset moderens helbred eller brug af medicin. Den estimerede baggrundsrisiko for alvorlige fødselsdefekter og abort for den angivne population er ukendt. I den generelle befolkning i USA er den estimerede baggrundsrisiko for alvorlige fødselsdefekter og abort i klinisk anerkendte graviditeter henholdsvis 2 % til 4 % og 15 % til 20 %.
Kliniske overvejelser
Fetale/neonatale bivirkninger
Hos mennesker krydser warfarin placenta, og koncentrationer i føtalt plasma nærmer sig de maternelle værdier. Eksponering for warfarin i graviditetens første trimester forårsagede et mønster af medfødte misdannelser hos omkring 5 % af det eksponerede afkom. Warfarinembryopati er karakteriseret ved nasal hypoplasi med eller uden stiplede epifyser (chondrodysplasia punctata) og væksthæmning (herunder lav fødselsvægt). Der er også rapporteret abnormiteter i centralnervesystemet og øjnene, inklusive dorsal midtlinjedysplasi karakteriseret ved agenesis af corpus callosum, Dandy-Walker misdannelse, cerebellar midtlinjeatrofi og ventral midtlinjedysplasi karakteriseret ved optisk atrofi. Mental retardering, blindhed, skizencefali, mikrocefali, hydrocephalus og andre uønskede graviditetsudfald er blevet rapporteret efter warfarineksponering i andet og tredje trimester af graviditeten [se KONTRAINDIKATIONER ].
Amning
Risikooversigt
Warfarin var ikke til stede i modermælk fra mødre behandlet med warfarin fra en begrænset publiceret undersøgelse. På grund af potentialet for alvorlige bivirkninger, herunder blødning hos et ammede spædbarn, skal du overveje de udviklingsmæssige og sundhedsmæssige fordele ved amning sammen med moderens kliniske behov for COUMADIN og eventuelle negative virkninger på det ammede spædbarn fra COUMADIN 2mg eller fra den underliggende moderens tilstand før du ordinerer COUMADIN 5 mg til en ammende kvinde.
Kliniske overvejelser
Overvåg ammende spædbørn for blå mærker eller blødninger.
Data
Menneskelige data
Baseret på offentliggjorte data fra 15 ammende mødre blev warfarin ikke påvist i modermælk. Blandt de 15 fuldbårne nyfødte havde 6 ammende spædbørn dokumenteret protrombintider inden for det forventede interval. Protrombintider blev ikke opnået for de øvrige 9 ammende spædbørn. Effekter hos for tidligt fødte spædbørn er ikke blevet evalueret.
Hunner og mænd med reproduktionspotentiale
Graviditetstest
COUMADIN kan forårsage fosterskader [se Brug i specifikke populationer ].
Verificer graviditetsstatus for kvinder med reproduktionspotentiale før påbegyndelse af COUMADIN-behandling.
Svangerskabsforebyggelse
Kvinder
Rådgiv kvinder med reproduktionspotentiale til at bruge effektiv prævention under behandlingen og i mindst 1 måned efter den sidste dosis COUMADIN.
Pædiatrisk brug
Tilstrækkelige og velkontrollerede undersøgelser med COUMADIN er ikke blevet udført i nogen pædiatrisk population, og den optimale dosering, sikkerhed og effekt hos pædiatriske patienter er ukendt. Pædiatrisk brug af COUMADIN er baseret på voksne data og anbefalinger og tilgængelige begrænsede pædiatriske data fra observationsstudier og patientregistre. Pædiatriske patienter, der får COUMADIN 1mg, bør undgå enhver aktivitet eller sport, der kan resultere i traumatisk skade.
Det udviklende hæmostatiske system hos spædbørn og børn resulterer i en ændret fysiologi af trombose og respons på antikoagulantia. Dosering af warfarin i den pædiatriske population varierer afhængigt af patientens alder, hvor spædbørn generelt har det højeste, og unge har de laveste milligram pr. kilogram dosiskrav for at opretholde mål-INR'er. På grund af ændrede warfarinbehov på grund af alder, samtidig medicinering, diæt og eksisterende medicinsk tilstand kan mål-INR-intervaller være vanskelige at opnå og opretholde hos pædiatriske patienter, og hyppigere INR-bestemmelser anbefales.
Blødningsrater varierede efter patientpopulation og klinisk plejecenter i pædiatriske observationsstudier og patientregistre.
Spædbørn og børn, der får vitamin K-suppleret ernæring, inklusive modermælkserstatninger, kan være resistente over for warfarinbehandling, mens spædbørn, der er fodret med mælk, kan være følsomme over for warfarinbehandling.
Geriatrisk brug
Af det samlede antal patienter, der fik warfarinnatrium i kontrollerede kliniske forsøg, for hvilke data var tilgængelige til analyse, var 1885 patienter (24,4 %) 65 år og ældre, mens 185 patienter (2,4 %) var 75 år og ældre. Der blev ikke observeret nogen overordnede forskelle i effektivitet eller sikkerhed mellem disse patienter og yngre patienter, men større følsomhed hos nogle ældre individer kan ikke udelukkes.
Patienter 60 år eller ældre ser ud til at udvise større end forventet INR-respons på de antikoagulerende virkninger af warfarin [se KLINISK FARMAKOLOGI ]. COUMADIN er kontraindiceret til enhver uovervåget patient med senilitet. Udvis forsigtighed ved administration af COUMADIN til ældre patienter i enhver situation eller med enhver fysisk tilstand, hvor der er øget risiko for blødning. Overvej lavere start- og vedligeholdelsesdoser af COUMADIN hos ældre patienter [se DOSERING OG ADMINISTRATION ].
Nedsat nyrefunktion
Renal clearance anses for at være en mindre determinant for antikoagulansrespons på warfarin. Dosisjustering er ikke nødvendig for patienter med nedsat nyrefunktion. Instruer patienter med nedsat nyrefunktion, der tager warfarin, om at overvåge deres INR hyppigere [se ADVARSLER OG FORHOLDSREGLER ].
Nedsat leverfunktion
Nedsat leverfunktion kan forstærke responset på warfarin gennem nedsat syntese af koagulationsfaktorer og nedsat metabolisme af warfarin. Vær forsigtig, når du bruger COUMADIN til disse patienter.
OVERDOSIS
Tegn og symptomer
Blødning (f.eks. forekomst af blod i afføring eller urin, hæmaturi, overdreven menstruationsblødning, melena, petekkier, overdreven blå mærker eller vedvarende udsivning fra overfladiske skader, uforklarligt fald i hæmoglobin) er en manifestation af overdreven antikoagulering.
Behandling
Behandlingen af overdreven antikoagulering er baseret på niveauet af INR, tilstedeværelse eller fravær af blødning og kliniske omstændigheder. Reversering af COUMADIN 2mg antikoagulering kan opnås ved at seponere COUMADIN 1mg behandling og, om nødvendigt, ved administration af oral eller parenteral vitamin K1.
Brugen af vitamin K1 reducerer respons på efterfølgende COUMADIN-behandling, og patienter kan vende tilbage til en trombotisk status før behandling efter den hurtige reversering af en forlænget INR. Genoptagelse af COUMADIN 2mg-administration reverserer virkningen af vitamin K, og en terapeutisk INR kan igen opnås ved omhyggelig dosisjustering. Hvis hurtig re-antikoagulation er indiceret, kan heparin være at foretrække til initial behandling.
Protrombinkomplekskoncentrat (PCC), friskfrosset plasma eller aktiveret faktor VII-behandling kan overvejes, hvis behovet for at vende virkningerne af COUMADIN 2 mg er presserende. En risiko for hepatitis og andre virussygdomme er forbundet med brugen af blodprodukter; PCC og aktiveret faktor VII er også forbundet med en øget risiko for trombose. Derfor bør disse præparater kun anvendes ved ekstraordinære eller livstruende blødningsepisoder sekundært til COUMADIN 2 mg overdosering.
KONTRAINDIKATIONER
COUMADIN 1mg er kontraindiceret ved:
- Graviditet
COUMADIN 2mg er kontraindiceret til kvinder, der er gravide undtagen hos gravide kvinder med mekaniske hjerteklapper, som har høj risiko for tromboemboli [se ADVARSLER OG FORHOLDSREGLER og Brug i specifikke populationer ]. COUMADIN 2mg kan forårsage fosterskader, når det administreres til en gravid kvinde. COUMADIN eksponering under graviditet forårsager et anerkendt mønster af alvorlige medfødte misdannelser (warfarinembryopati og føtotoksicitet), fatal føtal blødning og en øget risiko for spontan abort og føtal dødelighed. Hvis COUMADIN anvendes under graviditet, eller hvis patienten bliver gravid, mens du tager dette lægemiddel, skal patienten informeres om den potentielle fare for et foster [se Brug i specifikke populationer ].
COUMADIN er kontraindiceret til patienter med:
- Hæmoragiske tendenser eller bloddyskrasier
- Nylig eller påtænkt kirurgi af centralnervesystemet eller øjet, eller traumatisk kirurgi, der resulterer i store åbne overflader [se ADVARSLER OG FORHOLDSREGLER ]
- Blødningstendenser forbundet med:
- Aktiv sårdannelse eller åbenlys blødning i mave-tarm-, genitourin- eller luftvejene
- Blødning i centralnervesystemet
- Cerebrale aneurismer, dissekere aorta
- Perikarditis og perikardiel effusion
- Bakteriel endokarditis
- Truet abort, eclampsia og præeklampsi
- Uovervågede patienter med tilstande forbundet med potentielt høj grad af manglende overholdelse
- Spinalpunktur og andre diagnostiske eller terapeutiske procedurer med potentiale for ukontrollerbar blødning
- Overfølsomhed over for warfarin eller andre komponenter i dette produkt (f.eks. anafylaksi) [se BIVIRKNINGER ]
- Større regional eller lændeblokade anæstesi
- Ondartet hypertension
KLINISK FARMAKOLOGI
Handlingsmekanisme
Warfarin virker ved at hæmme syntesen af vitamin K-afhængige koagulationsfaktorer, som omfatter faktor II, VII, IX og X, og de antikoagulerende proteiner C og S. Vitamin K er en essentiel cofaktor for den post-ribosomale syntese af vitamin K- afhængige koagulationsfaktorer. Vitamin K fremmer biosyntesen af γ-carboxyglutaminsyrerester i de proteiner, der er essentielle for biologisk aktivitet. Warfarin menes at interferere med koagulationsfaktorsyntese ved at hæmme C1-underenheden af vitamin K-epoxidreduktase (VKORC1) enzymkompleks og derved reducere regenereringen af vitamin K1-epoxid [se Farmakogenomi ].
Farmakodynamik
En antikoagulerende effekt indtræder generelt inden for 24 timer efter warfarin-administration. Den maksimale antikoagulerende effekt kan dog være forsinket 72 til 96 timer. Virkningsvarigheden af en enkelt dosis racemisk warfarin er 2 til 5 dage. Virkningerne af COUMADIN 1 mg kan blive mere udtalte, da virkningerne af daglige vedligeholdelsesdoser overlapper hinanden. Dette er i overensstemmelse med halveringstiden for de berørte vitamin K-afhængige koagulationsfaktorer og antikoaguleringsproteiner: Faktor II - 60 timer, VII - 4 til 6 timer, IX - 24 timer, X - 48 til 72 timer, og proteinerne C og S er henholdsvis cirka 8 timer og 30 timer.
Farmakokinetik
COUMADIN er en racemisk blanding af R- og S-enantiomererne af warfarin. S-enantiomeren udviser 2 til 5 gange mere antikoagulerende aktivitet end R-enantiomeren hos mennesker, men har generelt en hurtigere clearance.
Absorption
Warfarin absorberes i det væsentlige fuldstændigt efter oral administration, med maksimal koncentration generelt opnået inden for de første 4 timer.
Fordeling
Warfarin fordeler sig i et relativt lille tilsyneladende distributionsvolumen på ca. 0,14 l/kg. En distributionsfase, der varer 6 til 12 timer, kan skelnes efter hurtig intravenøs eller oral administration af en vandig opløsning. Cirka 99% af lægemidlet er bundet til plasmaproteiner.
Metabolisme
Elimineringen af warfarin sker næsten udelukkende ved metabolisme. Warfarin metaboliseres stereoselektivt af hepatiske cytochrom P-450 (CYP450) mikrosomale enzymer til inaktive hydroxylerede metabolitter (overvejende vej) og ved reduktaser til reducerede metabolitter (warfarinalkoholer) med minimal antikoagulerende aktivitet. Identificerede metabolitter af warfarin omfatter dehydrowarfarin, to diastereoisomeralkoholer og 4'-, 6-, 7-, 8- og 10-hydroxywarfarin. De CYP450-isozymer, der er involveret i metabolismen af warfarin, omfatter CYP2C9, 2C19, 2C8, 2C18, 1A2 og 3A4. CYP2C9, et polymorft enzym, er sandsynligvis den vigtigste form for human lever CYP450, der modulerer den in vivo antikoagulerende aktivitet af warfarin. Patienter med en eller flere varianter af CYP2C9 alleler har nedsat S-warfarin-clearance [se Farmakogenomi ].
Udskillelse
Den terminale halveringstid for warfarin efter en enkelt dosis er ca. 1 uge; den effektive halveringstid varierer dog fra 20 til 60 timer, med et gennemsnit på omkring 40 timer. Clearance af R-warfarin er generelt halvdelen af S-warfarins, så da distributionsvolumen er ens, er halveringstiden for Rwarfarin længere end for S-warfarin. Halveringstiden for R-warfarin varierer fra 37 til 89 timer, mens halveringstiden for S-warfarin varierer fra 21 til 43 timer. Undersøgelser med radioaktivt mærket lægemiddel har vist, at op til 92 % af den oralt administrerede dosis genfindes i urinen. Meget lidt warfarin udskilles uændret i urinen. Urinudskillelse sker i form af metabolitter.
Geriatriske patienter
Patienter 60 år eller ældre ser ud til at udvise større end forventet INR-respons på de antikoagulerende virkninger af warfarin. Årsagen til den øgede følsomhed over for de antikoagulerende virkninger af warfarin i denne aldersgruppe er ukendt, men kan skyldes en kombination af farmakokinetiske og farmakodynamiske faktorer. Begrænset information tyder på, at der ikke er nogen forskel i clearance af S-warfarin; dog kan der være et let fald i clearance af R-warfarin hos ældre sammenlignet med unge. Derfor, når patientens alder stiger, er en lavere dosis warfarin normalt påkrævet for at producere et terapeutisk niveau af antikoagulering [se DOSERING OG ADMINISTRATION ].
asiatiske patienter
Asiatiske patienter kan have behov for lavere start- og vedligeholdelsesdoser af warfarin. En ikke-kontrolleret undersøgelse af 151 kinesiske ambulante patienter stabiliseret på warfarin til forskellige indikationer rapporterede et gennemsnitligt dagligt warfarinbehov på 3,3 ± 1,4 mg for at opnå en INR på 2 til 2,5. Patienternes alder var den vigtigste determinant for warfarinbehovet hos disse patienter, med et progressivt lavere warfarinbehov med stigende alder.
Farmakogenomi
CYP2C9 og VKORC1 polymorfismer
S-enantiomeren af warfarin metaboliseres hovedsageligt til 7-hydroxywarfarin af CYP2C9, et polymorft enzym. Variantallelerne, CYP2C9*2 og CYP2C9*3, resulterer i nedsat in vitro CYP2C9 enzymatisk 7-hydroxylering af S-warfarin. Hyppigheden af disse alleler hos kaukasiere er ca. 11 % og 7 % for henholdsvis CYP2C9*2 og CYP2C9*3.
Andre CYP2C9-alleler forbundet med reduceret enzymatisk aktivitet forekommer ved lavere frekvenser, herunder *5, *6 og *11 alleler i populationer af afrikansk herkomst og *5, *9 og *11 alleler hos kaukasiere.
Warfarin reducerer regenereringen af vitamin K fra vitamin K-epoxid i vitamin K-cyklussen gennem hæmning af VKOR, et multiprotein enzymkompleks. Visse enkeltnukleotidpolymorfier i VKORC1-genet (f.eks. .1639G>A) er blevet forbundet med variable warfarindosiskrav.
VKORC1 og CYP2C9 genvarianter forklarer generelt den største andel af kendt variabilitet i warfarin dosiskrav.
CYP2C9- og VKORC1-genotypeoplysninger, når de er tilgængelige, kan hjælpe med valg af den initiale dosis warfarin [se DOSERING OG ADMINISTRATION ].
Kliniske Studier
Atrieflimren
fem prospektive, randomiserede, kontrollerede kliniske undersøgelser, der involverede 3711 patienter med ikke-rheumatisk AF, reducerede warfarin signifikant risikoen for systemisk tromboemboli inklusive slagtilfælde (se tabel 4). Risikoreduktionen varierede fra 60 % til 86 % i alle undtagen ét forsøg (CAFA: 45 %), som blev stoppet tidligt på grund af offentliggjorte positive resultater fra to af disse forsøg. Hyppigheden af større blødninger i disse forsøg varierede fra 0,6 % til 2,7 % (se tabel 4).
Forsøg med patienter med både AF og mitralstenose tyder på en fordel ved antikoagulering med COUMADIN [se DOSERING OG ADMINISTRATION ].
Mekaniske og bioprotetiske hjerteklapper
I et prospektivt, randomiseret, åbent, positivt kontrolleret studie med 254 patienter med mekaniske hjerteklapper, viste det sig, at det tromboemboliske frie interval var signifikant større hos patienter behandlet med warfarin alene sammenlignet med dipyridamol/aspirin-behandlede patienter (p.
et prospektivt, åbent klinisk studie, der sammenlignede moderat (INR 2,65) versus høj intensitet (INR 9,0) warfarinbehandlinger hos 258 patienter med mekaniske hjerteklapper, forekom tromboemboli med lignende hyppighed i de to grupper (4,0 og 3,7 hændelser pr. 1000) henholdsvis patientår). Større blødninger var mere almindelige i højintensitetsgruppen. Resultaterne af denne undersøgelse er vist i tabel 6.
I et randomiseret forsøg med 210 patienter, der sammenlignede to intensiteter af warfarinbehandling (INR 2,0-2,25 vs. INR 2,5-4,0) i en tre-måneders periode efter udskiftning af hjerteklap i væv, forekom tromboemboli med lignende hyppighed i de to grupper (større emboliske hændelser) henholdsvis 2,0 % vs. 1,9 % og mindre emboliske hændelser henholdsvis 10,8 % vs. 10,2 %). Større blødninger forekom hos 4,6 % af patienterne i INR-gruppen med højere intensitet sammenlignet med nul i INR-gruppen med lavere intensitet.
Myokardieinfarkt
WARIS (The Warfarin Re-Infarction Study) var et dobbeltblindt, randomiseret studie med 1214 patienter 2 til 4 uger efter infarkt behandlet med warfarin til en mål-INR på 2,8 til 4,8. Det primære endepunkt var en sammensætning af total dødelighed og tilbagevendende infarkt. Et sekundært endepunkt af cerebrovaskulære hændelser blev vurderet. Gennemsnitlig opfølgning af patienterne var 37 måneder. Resultaterne for hvert endepunkt separat, inklusive en analyse af vaskulær død, er angivet i tabel 7.
WARIS II (The Warfarin, Aspirin, Re-Infarction Study) var et åbent, randomiseret studie af 3630 patienter indlagt for akut myokardieinfarkt behandlet med warfarin til et mål INR 2,8 til 4,2, aspirin 160 mg dagligt eller warfarin til en mål INR 2,0 til 2,5 plus aspirin 75 mg dagligt før udskrivelse fra hospitalet. Det primære endepunkt var en sammensætning af død, ikke-dødelig reinfarkt eller tromboembolisk slagtilfælde. Den gennemsnitlige varighed af observation var ca. 4 år. Resultaterne for WARIS II er angivet i tabel 8.
Der var cirka fire gange så mange større blødningsepisoder i de to grupper, der fik warfarin, end i gruppen, der fik aspirin alene. Større blødningsepisoder var ikke hyppigere blandt patienter, der fik aspirin plus warfarin, end blandt dem, der fik warfarin alene, men forekomsten af mindre blødningsepisoder var højere i den kombinerede behandlingsgruppe.
PATIENTOPLYSNINGER
COUMADIN® (COU-ma-din) (warfarinnatrium)
Hvad er den vigtigste information, jeg bør vide om COUMADIN 5mg?
COUMADIN kan forårsage blødninger, som kan være alvorlige og nogle gange føre til døden. Dette skyldes, at COUMADIN er et blodfortyndende lægemiddel, der nedsætter risikoen for, at der dannes blodpropper i din krop.
- Du kan have en højere risiko for blødning, hvis du tager COUMADIN og:
- er 65 år eller ældre
- har en historie med mave- eller tarmblødninger
- har forhøjet blodtryk (hypertension)
- har en historie med slagtilfælde eller "mini-slagtilfælde" (forbigående iskæmisk anfald eller TIA)
- har alvorlig hjertesygdom
- har lavt blodtal eller kræft
- har haft traumer, såsom en ulykke eller operation
- har nyreproblemer
- tage anden medicin, der øger din risiko for blødning, herunder:
- et lægemiddel, der indeholder heparin
- anden medicin til at forebygge eller behandle blodpropper
- ikke-steroide antiinflammatoriske lægemidler (NSAID'er)
- tage warfarin natrium i lang tid. Warfarin natrium er den aktive ingrediens i COUMADIN.
Fortæl det til din læge, hvis du tager nogen af disse lægemidler. Spørg din læge, hvis du ikke er sikker på, om din medicin er nævnt ovenfor.
Mange andre lægemidler kan interagere med COUMADIN 1 mg og påvirke den dosis, du har brug for, eller øge COUMADIN 1 mg bivirkninger. Du må ikke ændre eller stoppe nogen af dine lægemidler eller begynde med nogen ny medicin, før du taler med din læge.
Tag ikke anden medicin, der indeholder warfarinnatrium, mens du tager COUMADIN.
- Få din almindelige blodprøve for at kontrollere, om du reagerer på COUMADIN. Denne blodprøve kaldes en INR-test. INR-testen kontrollerer, hvor hurtigt dit blod størkner. Din læge vil beslutte, hvilke INR-tal der er bedst for dig. Din dosis af COUMADIN 2mg vil blive justeret for at holde din INR inden for et målområde for dig.
- Ring med det samme til din læge, hvis du får nogle af følgende tegn eller symptomer på blødningsproblemer:
- smerte, hævelse eller ubehag
- hovedpine, svimmelhed eller svaghed
- usædvanlige blå mærker (blå mærker, der udvikler sig uden kendt årsag eller vokser i størrelse)
- næseblod
- blødende tandkød
- blødning fra sår tager lang tid at stoppe
- menstruationsblødning eller vaginal blødning, der er tungere end normalt
- lyserød eller brun urin
- rød eller sort afføring
- hoste blod op
- opkastning af blod eller materiale, der ligner kaffegrums
- Nogle fødevarer og drikkevarer kan interagere med COUMADIN og påvirke din behandling og dosis.
- Spis en normal, afbalanceret kost. Tal med din læge, før du foretager nogen kostændringer. Spis ikke store mængder bladrige, grønne grøntsager. Bladrige, grønne grøntsager indeholder K-vitamin. Visse vegetabilske olier indeholder også store mængder K-vitamin. For meget K-vitamin kan sænke effekten af COUMADIN.
- Fortæl altid alle dine læger, at du tager COUMADIN.
- Bær eller bære information om, at du tager COUMADIN.
Se "Hvad er de mulige bivirkninger af COUMADIN 1mg?" for mere information om bivirkninger.
Hvad er COUMADIN?
COUMADIN er receptpligtig medicin, der bruges til at behandle blodpropper og til at mindske risikoen for, at der dannes blodpropper i din krop. Blodpropper kan forårsage slagtilfælde, hjerteanfald eller andre alvorlige tilstande, hvis de dannes i benene eller lungerne.
Hvem bør ikke tage COUMADIN?
Tag ikke COUMADIN 5 mg, hvis:
- din risiko for at få blødningsproblemer er højere end den mulige fordel ved behandlingen. Din læge vil afgøre, om COUMADIN er det rigtige for dig.
- du er gravid, medmindre du har en mekanisk hjerteklap. COUMADIN kan forårsage fosterskader, abort eller død hos dit ufødte barn.
- du er allergisk over for warfarin eller et af de øvrige indholdsstoffer i COUMADIN. Se slutningen af denne indlægsseddel for en komplet liste over ingredienser i COUMADIN.
Før du tager COUMADIN
Fortæl din sundhedsudbyder om alle dine medicinske tilstande, herunder hvis du:
- har blødningsproblemer
- falder ofte
- har leverproblemer
- har nyreproblemer eller er i dialyse
- har forhøjet blodtryk
- har et hjerteproblem kaldet kongestiv hjertesvigt
- har diabetes
- planlægger at få foretaget en operation eller en tandbehandling
- har andre medicinske tilstande
- er gravid eller planlægger at blive gravid. Se "Hvem bør ikke tage COUMADIN 2mg?" Din læge vil lave en graviditetstest, før du starter behandling med COUMADIN. Kvinder, der kan blive gravide, bør bruge effektiv prævention under behandlingen og i mindst 1 måned efter den sidste dosis COUMADIN.
- ammer. Du og din læge bør beslutte, om du vil tage COUMADIN og amme. Tjek din baby for blå mærker eller blødninger, hvis du tager COUMADIN og ammer.
Fortæl alle dine sundhedsudbydere og tandlæger, at du tager COUMADIN. De bør tale med den læge, der har ordineret COUMADIN 1 mg til dig, før du har nogen operation eller tandbehandling. Din COUMADIN skal muligvis stoppes i kort tid, eller du skal muligvis justere din dosis.
Fortæl din læge om al den medicin, du tager, herunder receptpligtig og håndkøbsmedicin, vitaminer og naturlægemidler. Nogle af dine andre lægemidler kan påvirke den måde, COUMADIN virker på. Visse lægemidler kan øge din risiko for blødning. Se "Hvad er den vigtigste information, jeg bør vide om COUMADIN?"
Hvordan skal jeg tage COUMADIN 1mg?
- Tag COUMADIN 1mg nøjagtigt som foreskrevet. Din læge vil justere din dosis fra tid til anden afhængigt af dit svar på COUMADIN.
- Du skal tage regelmæssige blodprøver og besøge din læge for at overvåge din tilstand.
- Hvis du glemmer en dosis COUMADIN, skal du kontakte din læge. Tag dosis så hurtigt som muligt samme dag. Lade være med tage en dobbeltdosis COUMADIN 5 mg næste dag for at kompensere for en glemt dosis.
- Ring til din læge med det samme, hvis du:
- tage for meget COUMADIN
- er syg med diarré, en infektion eller har feber
- falde eller skade dig selv, især hvis du slår dit hoved. Din sundhedsplejerske skal muligvis tjekke dig.
Hvad skal jeg undgå, mens jeg tager COUMADIN 5mg?
- Udfør ikke nogen aktivitet eller sport, der kan forårsage alvorlig skade.
Hvad er de mulige bivirkninger af COUMADIN?
COUMADIN kan forårsage alvorlige bivirkninger, herunder:
- Se "Hvad er den vigtigste information, jeg bør vide om COUMADIN?"
- Død af hudvæv (hudnecros er eller koldbrand). Dette kan ske kort efter start af COUMADIN. Det sker, fordi der dannes blodpropper og blokerer blodgennemstrømningen til et område af din krop. Ring til din læge med det samme, hvis du har smerter, farve eller temperaturændringer i et hvilket som helst område af din krop. Du kan få brug for lægehjælp med det samme for at forhindre død eller tab (amputation) af din berørte kropsdel.
- Nyreproblemer. Nyreskade kan forekomme hos personer, der tager COUMADIN. Fortæl det med det samme til din læge, hvis du får blod i din urin. Din læge kan tage tests oftere under behandlingen med COUMADIN 2 mg for at kontrollere for blødning, hvis du allerede har nyreproblemer.
- "Lilla tæer syndrom." Ring til din læge med det samme, hvis du har smerter i tæerne, og de ser lilla i farven eller mørke i farven.
Disse er ikke alle bivirkningerne af COUMADIN. For mere information, spørg din læge eller apotek. Ring til din læge for lægehjælp om bivirkninger. Du kan rapportere bivirkninger til FDA på 1..800-FDA-1088.
Hvordan skal jeg opbevare COUMADIN 5mg?
- Opbevar COUMADIN ved 59°F til 86°F (15°C til 30°C).
- Opbevar COUMADIN 2mg i en tæt lukket beholder
- Hold COUMADIN væk fra lys og fugt.
- Følg din læges eller apotekspersonalets instruktioner om den rigtige måde at smide forældede eller ubrugte COUMADIN ud.
- Kvinder, der er gravide, bør ikke håndtere knuste eller ødelagte COUMADIN-tabletter.
Opbevar COUMADIN 1mg og al medicin utilgængeligt for børn.
Generel information om sikker og effektiv brug af COUMADIN.
Lægemidler ordineres nogle gange til andre formål end dem, der er anført i en medicinvejledning. Brug ikke COUMADIN 5mg til en tilstand, som det ikke er ordineret til. Giv ikke COUMADIN 2 mg til andre mennesker, selvom de har de samme symptomer, som du har. Det kan skade dem.
Du kan bede din læge eller apotek om oplysninger om COUMADIN, som er skrevet til sundhedspersonale.
Hvad er indholdsstofferne i COUMADIN 1mg tabletter?
Aktiv ingrediens: warfarin natrium
Inaktive ingredienser : laktose, stivelse og magnesiumstearat, derudover:
1 mg: D&C Rød nr. 6 Bariumsø
2 mg: FD&C Blue No. 2 Aluminium Lake og FD&C Red No. 40 Aluminium Lake
2,5 mg: D&C Yellow No. 10 Aluminium Lake og FD&C Blue No. 1 Aluminium Lake
3 mg: FD&C Yellow No. 6 Aluminium Lake, FD&C Blue No. 2 Aluminium Lake og FD&C Red No. 40 Aluminium Lake
4 mg: FD&C Blue No. 1 Aluminium Lake
5 mg: FD&C Yellow No. 6 Aluminium Lake
mg: FD&C Yellow No. 6 Aluminium Lake og FD&C Blue No. 1 Aluminium Lake
7,5 mg: D&C Yellow No. 10 Aluminium Lake og FD&C Yellow No. 6 Aluminium Lake
Denne medicinvejledning er godkendt af US Food and Drug Administration.
